Le service assure la prise en charge des pathologies dégénératives :
- arthrose de la hanche et du genou
- de la cheville et de l’avant pied
- de l’épaule
Les chirurgiens du service ont le souci d’utiliser des technologies innovantes afin d’assurer au patient une prise en charge fiable et optimisée avec la pratique d’une chirurgie mini-invasive, la mise en place de prothèses adaptées aux besoins de chaque patient et la réalisation de la chirurgie prothétique robotique.

Fiches patients
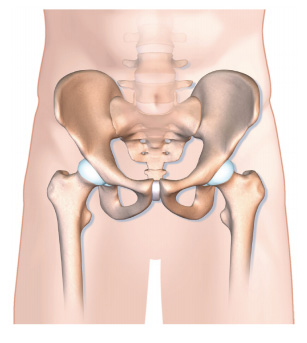
Pourquoi une prothèse totale de hanche est-elle nécessaire ?
La hanche ou articulation coxo-fémorale, est l’articulation qui relie le bassin (= os coxal) au fémur (os de la cuisse).
Elle supporte le poids du corps et est essentielle au bon déroulement de la marche. Le bassin est creusé d’une cavité arrondie appelée cotyle (ou acétabulum) dans laquelle s’articule l’extrémité supérieure sphérique du fémur appelée tête du fémur.
Dans quelles maladies met-on en place une prothèse totale de hanche ?
L’atteinte de votre hanche peut avoir différentes origines :
- L’arthrose est la cause la plus fréquente ; il s’agit d’une détérioration (usure) du cartilage, dont la vitesse d’évolution est très variable, et pour laquelle on ne retrouve pas toujours de cause (on parle alors d’arthrose primitive). Des facteurs familiaux peuvent favoriser la survenue de l’arthrose, de même que le mode de vie (âge, surcharge pondérale, activités professionnelles ou sportives intensives). L’usure du cartilage peut être favorisée par l’existence d’anomalies de naissance ou de croissance de l’architecture de l’articulation (= dysplasie ou protrusion), ou encore être la conséquence d’un traumatisme (ancienne fracture de l’acétabulum par exemple).
- Traumatique : le plus souvent une fracture du col du fémur
- Les rhumatismes inflammatoires peuvent entraîner la destruction du cartilage de la hanche, souvent en association avec l’atteinte d’autres articulations.
- L’ostéonécrose : c’est une partie de la tête du fémur qui meurt en perdant sa vascularisation (équivalent d’un infarctus). Elle peut être la conséquence d’une fracture du col du fémur, mais elle survient aussi sans traumatisme. Cette maladie touche alors souvent des patients jeunes (35 à 50 ans) et atteint fréquemment les deux hanches. Elle peut être favorisée par l’excès de certaines graisses (= triglycérides), la prise de médicaments (corticoïdes), l’abus d’alcool et certaines maladies héréditaires (drépanocytose). Mais il n’est pas rare qu’aucune cause ne soit identifiée.
- Il peut exister d’autres causes plus rares comme des séquelles de traumatismes de l’extrémité supérieure du fémur et du cotyle ou de maladies de l’enfance.
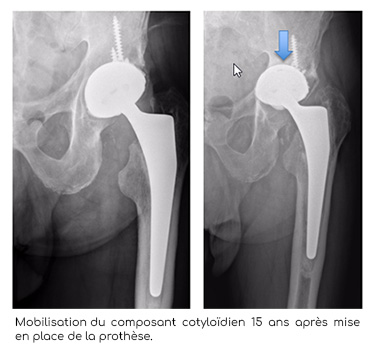
Pourquoi une ré intervention devient-elle nécessaire ?
Les reprises de prothèse avec remplacement partiel ou total de la prothèse sont de loin les plus fréquentes :
-
Les usures, du composant en polyéthylène. Cette usure est normale. Elle
est progressive (un peu comme des plaquettes de frein) et ne donne pas de
symptômes pendant de longues années. Elle favorisera toutefois le
descellement de la prothèse à long terme, les particules d'usure pouvant
abimer l'os autour de celle-ci. Certaines usures peuvent être responsables
de bruits anormaux et gênants si le polyéthylène est totalement usé ou dans
des cas rares de composants en céramique où la lubrification (par le liquide
synovial) est insuffisante ;
-
Le descellement (la prothèse ne tient plus) est soit d’origine mécanique en
rapport avec l'usure et le vieillissement des os et s’observe sur l’une ou les
deux pièces de la prothèse, soit d’origine infectieuse (voir plus loin). Très
rarement, la prothèse peut se rompre soit à la suite d’un accident soit par
des contraintes mécaniques anormales ;
-
Les infections sont rares (<1%), elles
peuvent apparaître dans les suites opératoires immédiates ou se manifester
de nombreuses années plus tard par un épisode infectieux et/ou par un
descellement qui touche alors toutes les pièces de la prothèse. Les
infections survenant plusieurs semaines après la pose de la prothèse
imposent toujours le remplacement de la totalité des composants en une ou
deux opérations selon la gravité de l’infection, la nature de la bactérie
responsable ;
- Les luxations récidivantes : Quand la prothèse se déboîte de façon répétée ;
- Les fractures des os autour de la prothèse après une chute ou un accident.
Les reprises de prothèse sans remplacement de la prothèse sont plus rares :
Elles peuvent toutefois être nécessaires dans certains cas :
-
Le lavage articulaire en cas d’infection très précoce après la mise en place
de la prothèse ;
-
La luxation de la prothèse (prothèse déboîtée) que l’on ne parvient pas à
remettre en place sous anesthésie par manœuvres externes ;
-
La libération de tendons voisins de la prothèse, quand ceux-ci sont
responsables de douleurs par conflit avec une des pièces de la prothèse ;
- L’existence d’ossifications péri articulaires : calcifications qui se forment Mobilisation du composant cotyloïdien 15 ans après mise en place de la prothèse progressivement autour de l’articulation et qui entraînent une limitation de la mobilité de la hanche.
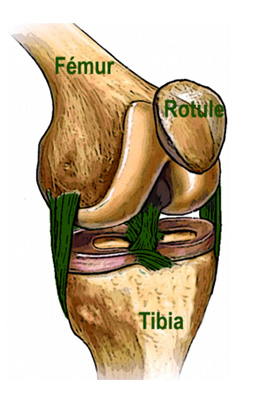
Le genou désigne l’articulation située entre le fémur (os de la cuisse) et le tibia (os de la jambe).
Cette articulation est indispensable à la marche, la pratique des escaliers, l’accroupissement et toutes les activités sportives.
Dans quelles maladies met-on en place une prothèse totale de genou ?
L’atteinte de votre genou peut avoir différentes origines.
1- L’arthrose du genou est une maladie fréquente
qui touche plus d’une personne sur quatre après 65 ans.
Elle entraîne une destruction progressive du cartilage
articulaire du genou.
-
Cette usure peut être due à une déformation des
membres inférieurs qui peuvent avoir la forme de
parenthèse (genu-varum), le poids à la marche se
concentre sur la partie interne du genou et l’usure
apparaît sur ce côté interne. Les membres peuvent avoir
une forme de X (genu-valgum), l’usure se fait alors sur la
partie externe du genou. Cette déformation peut être
congénitale (vous avez toujours été comme cela) ou
acquise après une fracture par exemple ;
-
Le deuxième facteur est génétique, et vous a été transmis par vos parents :
votre cartilage articulaire du genou va vieillir prématurément ;
-
Il peut exister d’autres causes plus rares comme des séquelles de traumatismes
ayant touché les os, les surfaces articulaires, les ménisques et même les
ligaments ;
- L'excès de poids, la pratique de sports intensifs sont des facteurs favorisants.
2- Les rhumatismes inflammatoires peuvent entraîner la destruction du cartilage du genou, souvent en association avec d’autres articulations.
3- La nécrose : c’est une partie des os du genou, souvent au fémur qui meurt en perdant sa vascularisation (équivalent d’un infarctus).
4- Des séquelles de maladie de l’enfance peuvent enfin favoriser la dégradation du
cartilage du genou.
Pourquoi une ré intervention devient-elle nécessaire ?
Une prothèse totale de genou permet pendant de nombreuses années d'avoir une bonne fonction sans nécessiter de reprise chirurgicale (plus de 95% vont bien dix ans après leur pose).
Plusieurs causes peuvent justifier une ré intervention chirurgicale, nécessitant ou non le remplacement de la prothèse.
1- Les reprises de prothèse avec remplacement partiel ou
total de la prothèse sont de loin les plus fréquentes :
-
Les usures, du composant en polyéthylène. Cette usure
est normale. Elle est progressive (un peu comme des
plaquettes de frein) et ne donne pas de symptômes pendant
de longues années. Elle favorisera toutefois le descellement
de la prothèse à long terme, les particules d'usure pouvant
abîmer l'os autour de celle-ci. Certaines usures peuvent être
responsables de bruits anormaux et gênants si le
polyéthylène est totalement usé ;
-
Le descellement (la prothèse ne tient plus) est soit
d’origine mécanique en rapport avec l'usure et le vieillissement des os et
s’observe sur l’une ou les deux pièces de la prothèse, soit d’origine infectieuse
(voir plus loin). Très rarement, la prothèse peut se rompre soit à la suite d’un
accident soit par des contraintes mécaniques anormales ;
-
Les infections sont rares (1 à 2%) elles peuvent apparaître dans les suites
opératoires immédiates ou se manifester de nombreuses années plus tard par
un épisode infectieux et/ou par un descellement qui touche alors toutes les
pièces de la prothèse.
Les infections survenant plusieurs semaines après la pose de la prothèse imposent toujours le remplacement de la totalité des composants en une ou deux opérations selon la gravité de l’infection, la nature de la bactérie responsable ;
-
Les fractures des os autour de la prothèse après une chute ou un accident,
rarement une fracture d'un composant de la prothèse ;
-
Les lésions des ligaments peuvent rendre le genou instable et au maximum les
composants ne sont plus les uns en face des autres ;
- L'allergie aux métaux de la prothèse est très rare, des examens spécifiques seront demandés en cas de doute.
2- Les reprises sans remplacement de la prothèse :
-
La libération de tendons ou autres structures voisines de la prothèse, quand
ceux-ci sont responsables de douleurs par conflit avec l'une des pièces de la
prothèse ;
-
La rupture du tendon patellaire ou de l'attache du muscle de la cuisse
(quadriceps) sur la rotule peut justifier une nouvelle intervention parfois
complexe ;
-
La rotule peut ne pas bien coulisser dans le rail situé sur la partie antérieure
du composant fémoral et se déplacer latéralement par rapport à celui-ci ;
- Le lavage articulaire en cas d’infection très précoce après la mise en place de la prothèse ;
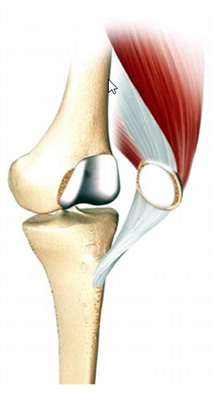
Pourquoi une prothèse partielle de genou est-elle nécessaire ?
L’atteinte de votre genou peut avoir différentes origines.
1- L’arthrose est la cause la plus fréquente.
Dans ce cas, elle touche seulement la rotule et la face antérieure
du fémur.
Il s’agit d’une détérioration (usure) du cartilage, dont
la vitesse d’évolution est très variable, et pour laquelle on
retrouve des facteurs favorisant sa survenue.
- Anomalies morphologiques du fémur et/ou de la rotule :
- Le mauvais axe de fonctionnement de la rotule dans sa gorge. Celle-ci coulissant de façon excentrée dans la gorge, produit une usure externe de la rotule et du rail fémoral dans lequel, elle coulisse.
- Une désaxation des membres inférieurs en forme de "X" (de naissance ou après une fracture) est source d’arthrose.
- La malformation de naissance de certaines rotules et fémur en regard dont la forme n’est pas parfaite.
-
La surcharge pondérale est responsable d’arthrose du
genou, et de plus aggrave les effets de la désaxation.
-
L’âge, les activités professionnelles ou sportives
intensives sont des facteurs favorisants et aggravants.
- Les séquelles des fractures de rotule et de l’extrémité inférieure du fémur
2- L’ostéonécrose (= Ostéochondrite) : rare, c’est une partie de
l’os qui meurt sur l’un des deux os : sa cause n’est pas connue.
Il peut s’agir aussi de
séquelles d’une lésion de nécrose de l’adolescence.
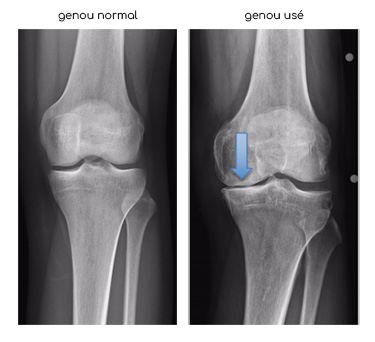
Pourquoi une prothèse partielle de genou est-elle nécessaire ?
L’atteinte de votre genou peut avoir différentes origines.
1- L’arthrose est la cause la plus fréquente.
Elle touche plus d’une personne sur quatre après
65 ans et entraine une destruction progressive du cartilage articulaire du genou.
Dans votre
cas, une seule des deux articulations entre le fémur et le tibia est usée.
-
Cette usure peut être due à une déformation des membres inférieurs qui ont une
forme de parenthèse (genu-varum), le poids à la marche se concentre sur la partie
interne du genou, et l’usure apparaît sur ce côté interne. Les membres peuvent avoir
une forme de X (genu-valgum), l’usure se fait alors sur la partie latérale du genou.
Cette déformation peut être congénitale (vous avez toujours été comme cela), ou
acquise après une fracture par exemple.
-
La surcharge pondérale favorise l'arthrose du genou, et aggrave les effets de la
désaxation.
o Des lésions des ligaments peuvent modifier le fonctionnement du genou et entraîner
une usure du cartilage.
- L’ablation d’un ménisque qui est un amortisseur du genou favorisent l’arthrose.
- L’âge, les activités professionnelles ou sportives intensives sont des facteurs favorisants et aggravants.
2- L’ostéonécrose : c’est une partie de l’os qui meurt : le plus souvent la partie interne du fémur (= condyle interne). Cette maladie touche souvent des patients âgés (homme de plus de 50 ans). Sa cause n’est pas connue. Elle serait favorisée par les traumatismes répétés, l’ablation du ménisque.
3- Les séquelles des fractures de condyles fémoraux et des plateaux tibiaux.
4- Des séquelles de maladie de l'enfance, ou de l’adolescence (ostéochondrite).
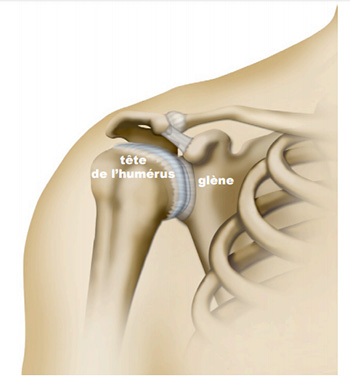
Traitement de l’arthrose de l’épaule par prothèse
L’articulation de l’épaule est formée par deux os : l’humérus et l’omoplate. Ces deux os sont recouverts de cartilage afin d’assurer la bonne fonction de l’articulation. Avec l’âge, ou suite à un traumatisme, ce cartilage vient à se détériorer et finalement disparaître.
Cet état entraîne des douleurs et une limitation dans la fonction de l’épaule.
La radiographie permet de poser le diagnostic.
L’intervention chirurgicale se pratique sous anesthésie générale et consiste à remplacer cette articulation par une prothèse.
La durée d’hospitalisation est de l’ordre de 3 jours afin de permettre un retour dans de bonnes conditions.
Une attelle doit être portée pendant 1 mois et demi.
La rééducation débute à partir de la 3ème semaine après l’intervention et se poursuit pendant 3 à 6 mois.
L’intervention ne permet pas, dans la majorité des cas, de retrouver une souplesse identique mais entraîne la disparition complète des douleurs.