Entièrement consacrée au soin des sportifs et des personnes en reprise d’activité physique, notre service intègre une consultation de médecine du sport. Elle réunit sur un même lieu, aisément accessible, les praticiens de notre service impliqués dans la prise en charge des sportifs et des pathologies liées au sport.
La force de notre équipe, c’est notre ultra-spécialisation dans la médecine et la traumatologie du sport : notre activité clinique, nos recherches et nos enseignements tournent en intégralité autour de ses problématiques, ses enjeux et ses applications.
Activité chirurgicale
Notre équipe allie l’activité chirurgicale moderne à l’enseignement et à la publication scientifique.
Nous nous efforçons de proposer une offre de soins de haut niveau. Des interventions chirurgicales parfois complexes sont régulièrement pratiquées pour des patients.
- reconstruction du ligament croisé antérieur et du ligament antérolatéral
- suture et greffe méniscale
- chirurgie multi ligamentaire du genou
- chirurgie du cartilage
Activité médicale
Nos médecins du sport travaillent en collaboration avec nos chirurgiens afin d’assurer aux patients un suivi personnalisé permettant un retour au sport dans les meilleurs conditions.
Nous travaillons également en étroite collaboration avec le service de médecine du sport sous la responsabilité du Pr Edouard.
Un plateau technique est disponible avec :
- 2 salles dédiées aux infiltrations
- 1 salle pour l’échographie
- 1 salle dédiée à la confection des immobilisations en résine et des orthèses.
Du matériel spécifique est disponible :
- Echographie afin de diagnostiquer les lésions ostéo-articulaires
- Un laximètre automatisé et robotisé afin d’évaluer les laxités articulaires du genou
- Un dispositif pour les injections de PRP (Plasma Riche en Plaquettes)
Recherche
Du point de vue de l’enseignement, nous participons à la formation des spécialistes (Diplôme, Diplôme Inter Universitaire d’arthroscopie, Diplôme Universitaire du genou). Nous participons également à des cours nationaux auprès de la Société Française d’arthroscopie (échographie et chirurgie multi-ligamentaire).
En terme de recherche, nous avons publié de nombreux articles dans les revues scientifiques les plus prestigieuses. Nos principales thématiques sont :
- La reconstruction du Ligament antérolatéral (LAL)
- La reconstruction du Ligament fémoro-patellaire médial (MPFL)
- Les sutures méniscales
- La chirurgie multi-ligamentaire
Fiches patients
L’arthroscopie du genou consiste à introduire une caméra dans le genou pour traiter un problème intra-articulaire.
De petites incisions sont faites pour introduire caméra et instruments nécessaires à la prise en charge de la pathologie dont vous souffrez.
Le principe de l’arthroscopie est d’explorer l’intérieur de l’articulation et de traiter certaines affections (lésion des ligaments croisés, lésion méniscale, lésion cartilagineuse) à l’aide d’instruments miniaturisés.
Quelles affections peuvent être traitées ?
Les affections les plus couramment pris en charge sont :
- Les ruptures ligamentaires : ligament croisé antérieur, ligament croisé postérieur, lésion multiligamentaire.
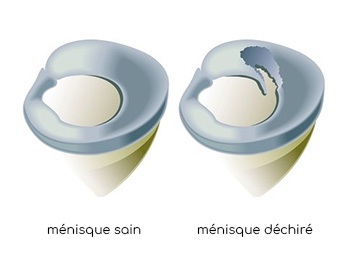
- Les lésions méniscales : lésions traumatiques, lésions dégénératives, séquelles de méniscectomie. Une réparation (suture méniscale) ou une régularisation (méniscectomie) peuvent être réalisées. Lors de douleurs persistantes et importantes après méniscectomie, dans de rares cas, un remplacement méniscal (substitut ou allogreffe) peut être réalisé.
- Les lésions cartilagineuses : Une régularisation est le plus souvent réalisée. Dans certains cas, une reconstruction (greffe) ou un remplacement du cartilage atteint (substitut) peuvent être réalisées.
L’intervention chirurgicale :
L’intervention chirurgicale sous arthroscopie est réalisée au bloc opératoire en chirurgie ambulatoire. La durée de l’intervention dépend du geste à réaliser. Elle varie le plus souvent entre 15 minutes et 1h.
Elle peut parfois être plus longue selon la complexité des lésions et du geste à réaliser.
Les suites post-opératoires :
Les suites post-opératoires d’une arthroscopie du genou sont le plus souvent simples et permettent un retour rapide à la vie active et progressif à la vie sportive. Elles dépendent du geste réalisé.
Les complications :

Rôle des ménisques ?
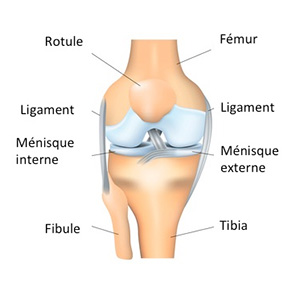
Le genou est une articulation essentielle dans la vie de tous les jours puisqu’elle nous permet de marcher, monter un escalier ou pratiquer un sport. Elle relie le fémur au tibia, ces surfaces articulaires sont recouvertes de cartilage. Mais, la forme du fémur est comparable à deux roues accolées, le tibia est relativement plat, il faut donc deux amortisseurs pour améliorer le contact : les ménisques.
Le rôle du ménisque est stratégique dans le bon fonctionnement du genou.
Ces organes en forme de croissants servent à la fois de stabilisateur de l’articulation et d’amortisseurs. Ils permettent ainsi aux os de bien s’emboîter et de bien glisser entre eux, évitant ainsi une usure prématurée des cartilages. Les ménisques sont constitués eux-mêmes d’un tissu cartilagineux. Le cartilage est fragile, les ménisques aussi. Ils peuvent, se fissurer ou se déchirer et, à partir de la quarantaine, s’user.
Mais ils peuvent aussi subir des lésions traumatiques chez les sujets plus jeunes.
Prise en charge des lésions méniscales ?
Une prise en charge qui diffère selon l’âge du patient.
Les patients jeunes ont un cartilage en bon état. D’où la possibilité de “réparer“ les ménisques pour les sauver grâce aux évolutions récentes de la chirurgie orthopédique. Car jusque dans les années 80, on enlevait systématiquement un ménisque blessé et douloureux dans sa totalité. Les patients étaient soulagés mais ce n’était que partie remise. L’ablation du ménisque (méniscectomie totale) accélérait l’usure des cartilages du tibia et du fémur. Et même s’ils vivaient parfaitement sans ménisque – un footballeur, par exemple, pouvait très bien finir sa carrière - 10 à 20 ans plus tard, selon l’état du ligament croisé antérieur les douleurs apparaissaient. Aujourd’hui, les chirurgiens s’efforcent de suturer le ménisque si la lésion est dans une zone qui le permet (en périphérie). Dans le cas contraire, ils retirent le morceau déchiré (méniscectomie partielle).
Chez les patients plus âgés, l’opération du ménisque est moins fréquente. Du fait de son usure, sa réparation et sa cicatrisation est plus difficile à partir de 50 ans. Retirer un ménisque provoquerait, une accélération de l’usure du cartilage des os et de l’arthrose. D’autres traitements non chirurgicaux sont alors préférés, souvent au grand regret des patients qui espéraient une ablation de leur ménisque afin de reprendre une activité sportive comme du temps de leurs 20 ans.... En revanche, l’intervention chirurgicale est préconisée pour retirer un morceau important de ménisque qui s’est détaché et qui reste bloqué à l’intérieur du genou.
Quel que soit l’âge, le diagnostic associe un examen clinique et un examen radiologique. L’IRM est nécessaire au diagnostic, elle permet de décrire la lésion du ménisque et de rechercher des lésions associées, en particulier du cartilage ou ligaments croisés. Mais l’IRM est prise sur un patient couché, et peut sous estimer les lésions d’usure. Le cliché dit en Schuss permet de compléter le diagnostic, il est réalisé sur un patient debout, en charge à 30° de flexion.
1) Chez les patients jeunes
Symptômes :
Généralement, la lésion d’un ménisque chez un patient de 15 à 30 ans intervient de façon subite pendant la pratique d’une activité sportive à la suite d’un mauvais positionnement ou d’une trop forte sollicitation du genou au cours de l’effort. Une douleur vive survient. Le genou peut également se bloquer complètement lorsqu’un morceau conséquent du ménisque se déchire. Une prise en charge en urgence est alors indispensable.
Traitement :
De grands progrès ont été réalisés ces dernières années dans les techniques de suture des ménisques et de méniscectomie. Les interventions s’effectuent sous arthroscopie, ce qui évite d’ouvrir le genou comme on le faisait auparavant. Deux ou trois petites incisions de moins d’un centimètre sont effectuées pour laisser passer un ou deux instruments et une caméra (arthroscope) afin de suturer le ménisque. L’intervention est réalisée en ambulatoire tout comme la méniscectomie partielle. Selon le souhait du patient, l’anesthésie est locorégionale (une moitié ou la totalité du rachis ou les nerfs du bloc crural-fémoral) ou générale.
Après une méniscectomie partielle, il faut impérativement rester au calme, avec de la glace pour faire dégonfler le genou traumatisé par l'acte chirurgical. On peut remarcher normalement après sept à dix jours, mais il faut attendre six à huit semaines avant de reprendre le sport. Il est de toute façon conseillé de suivre une rééducation chez un kinésithérapeute notamment pour les plus sportifs.
En cas de suture, la rééducation est plus longue, et il faut compter un délai de trois mois avant de refaire du sport. La suture d’un ménisque réussit dans 85% des cas. Dans les 15% d’autres cas pour lesquels la cicatrisation échoue, une deuxième intervention est nécessaire, pour retirer la partie qui n’a pas cicatrisé.
2) Chez les patients après 40-50 ans
Symptômes :
Les principaux signes qui peuvent indiquer une usure ou une lésion dégénérative des ménisques sont les douleurs apparaissant à l’effort (activité sportive ou professionnelle) lorsque, par exemple, le patient pivote sur lui-même ou s’accroupit. Parfois, des douleurs peuvent le réveiller la nuit lorsqu’il change de position dans son lit. En revanche, une gêne pendant la marche reste peu fréquente.
Traitement :
- La visco-supplémentation pour commencer Pour les ménisques usés et douloureux, les infiltrations intra-articulaires longtemps pratiquées sont de moins en moins réalisées. On leur préfère aujourd’hui la visco-supplémentation. Celle-ci consiste à injecter un produit (acide hyaluronique, par exemple) qui redonne de la viscosité au liquide synovial présent à l’intérieur du genou. Cela permet de mieux tolérer l’usure du cartilage. Ces injections, qui ne réparent pas le ménisque mais soulagent les douleurs, s’effectuent une fois par mois durant trois mois. Leur effet peut durer de six mois à un an, après quoi, il est nécessaire de les renouveler lorsque les douleurs réapparaissent.
- La chirurgie dans certains cas Lorsque les douleurs persistent durablement malgré les injections, l’arthrose n’est peut être pas la seule cause. Il se peut qu’un morceau important du ménisque soit déchiré et bloqué à l’intérieur du genou. Dans ce cas, une intervention chirurgicale en ambulatoire similaire à celle des patients jeunes peut être pratiquée afin d’enlever le fragment de ménisque mais sans pratiquer de suture. On vérifie alors que les cartilages sont en bon état à l’aide d’une radiographie en charge effectuée en position “schuss“ (le genou plié comme la posture de ski du même nom), condition nécessaire pour que l’intervention apporte un réel bénéfice. Il est conseillé toutefois de ne pas se précipiter. Les douleurs liées au ménisque peuvent s’estomper et disparaître, le temps que le genou se “règle“ et trouve un nouvel équilibre.
Cet article a été rédigé par la Société française d’Arthroscopie et la SOFCOT.
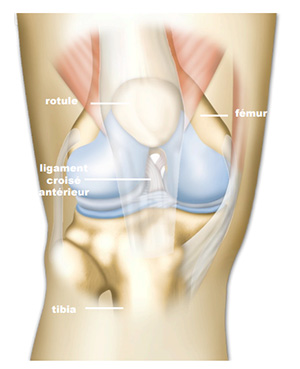
La rupture du ligament croisé antérieur
Le ligament croisé antérieur (LCA), situé à l’intérieur de l’articulation du genou, empêche le tibia de partir en avant et stabilise le genou.
Une rupture du ligament croisé antérieur entraîne alors une laxité. En fonction de vos activités physiques, cette laxité peut se traduire par une instabilité, qui va être à l’origine de dérobements du genou. Ces dérobements ou « accidents d’instabilité » peuvent gêner vos activités quotidiennes (professionnelles et/ou sportives). A court et moyen terme, ces dérobements vont occasionner des lésions du cartilage, des ménisques et d’autres ligaments. A long terme, le risque principal est l’apparition d’arthrose.
Une rupture du ligament croisé antérieur ne cicatrise pas seule.
Ainsi, le but de la ligamentoplastie du
croisé antérieur est de retrouver une bonne stabilité articulaire, permettant la reprise des activités
physiques dans de bonnes conditions, et évitant la dégradation du cartilage et des ménisques.
Reconstruction du ligament croisé antérieur
L’intervention permet de remplacer le ligament croisé antérieur rompu par un nouveau ligament, reconstitué à partir d’un de vos tendons. Ce ou ces tendons sont prélevés sur la jambe du même côté que la ligamentoplastie. Les tendons utilisés peuvent être les tendons ischio-jambiers (tendon du demitendineux et/ ou du droit interne (gracilis)), à la face interne du genou ou les tendons de l’appareil extenseur (tendon quadricipital ou rotulien, à la face antérieure de la cuisse). L’intervention se fait sous arthroscopie : une caméra et des instruments sont introduits dans le genou par de petites incisions. D’éventuelles lésions des ménisques sont traitées dans le même temps. Conformément à l’anatomie du genou, des tunnels osseux sont creusés dans le fémur et le tibia, afin de recevoir la greffe tendineuse. Enfin, celle-ci est fixée à l’os, le plus souvent par des systèmes de vis résorbables ou d’appuis corticaux. Cette intervention dure environ 30 minutes.
En cas de nécessité, un geste additionnel de renfort latéral sera réalisé (cf reconstruction du ligament anterolatéral).
Protocole de rééducation
Un protocole de rééducation détaillé destiné à votre kinésithérapeute vous sera fourni. Nous vous conseillons de prendre rendez-vous avec vote kiné le plus tôt possible, afin de débuter la rééducation pré opératoire et pour programmer les séances post opératoires.
Voici les principaux éléments en termes de chronologie :
- reprise de l’appui et marche : dès le lendemain de l’opération. Les cannes canadiennes devront être utilisées jusqu’à reprise d’une déambulation correcte ;
- à partir d’un mois et demi : reprise d’activités douces : vélo d’appartement, natation : à un mois et demi ;
- à 3 mois : reprise de la course en terrain plat et des sports en ligne ;
- à partir de 6 mois reprise des sports pivots : cela se fera en fonction de votre récupération. Il n’est pas possible de fixer par avance une date de reprise, de nombreux facteurs étant à prendre en compte.
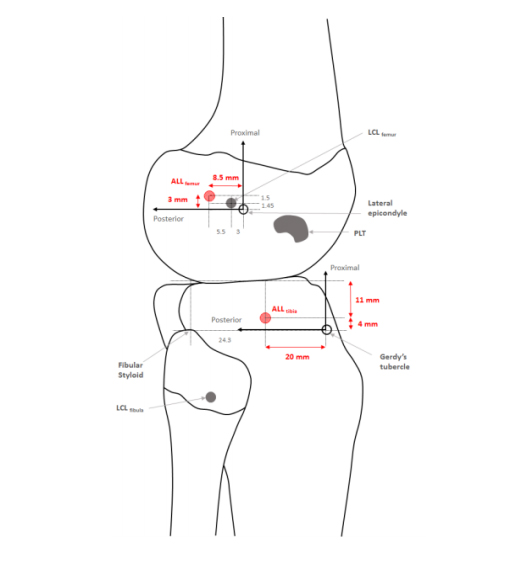
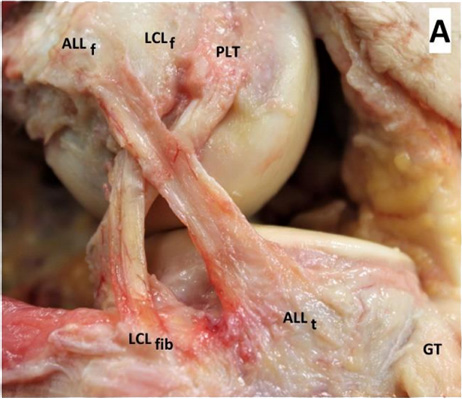
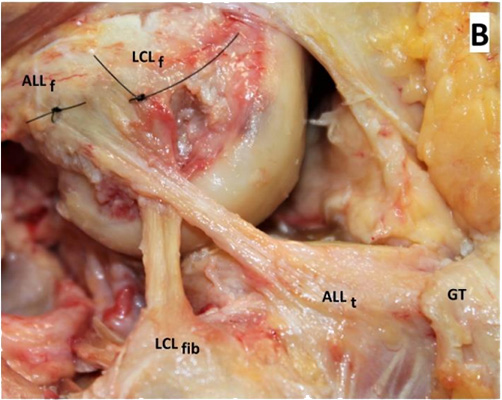
Il s’agit d’une procédure faite par 2 petites incisions complémentaires sur la face latérale du genou.
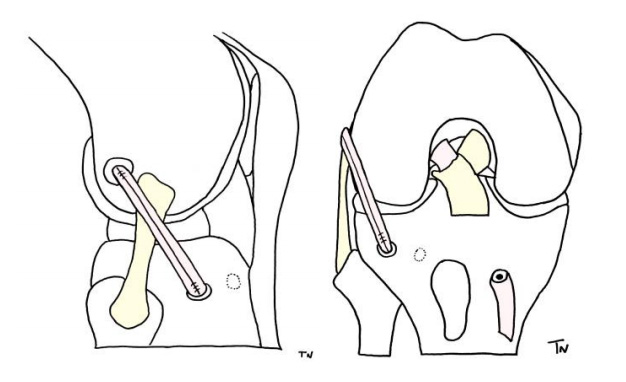
Les ruptures pluri-ligamentaires du genou sont des lésions fonctionnellement graves qui non traitées évoluent vers des instabilités majeures entrainant une arthrose précoce de genou. Les reconstructions multi-ligamentaires du genou sont des procédures chirurgicales très complexes réalisées à la carte selon l’entité lésionnelle. La récupération après chirurgie nécessite plusieurs mois de rééducation rigoureuse.
A quoi correspond une lésion multi-ligamentaire ?
Au niveau du genou, il existe 4 plans ligamentaires principaux :
- le Ligament Croisé Antérieur (LCA) ;
- le Ligament Croisé Postérieur (LCP) ;
- le Ligament Collatéral Médial (LCM) et Posterior Oblique ligament (POL) ;
- le Ligament Collatéral Latéral (LCL) et le complexe du Poplité (tendon du poplité et ligament fibulo-poplité).
Au cours d’un traumatisme chacun de ces ligaments peuvent être endommagés isolément ou de façon associée. Toutes les associations sont possibles. Chaque entité lésionnelle présente des indications thérapeutiques définies. Les techniques chirurgicales de reconstruction multi-ligamentaires sont complexes et variées. Nous disposons pour cela de différents types de greffes dont les choix d’utilisations sont très complexes et vous seront expliqués.
Comment est fait le diagnostic ?
Le plus souvent il s’agit d’un traumatisme à haute énergie avec une luxation du genou. Le diagnostic est clinique, IRM, et radiologiques (clichés de stress).
En quoi consiste la chirurgie ?
Chaque entité lésionnelle présente des indications thérapeutiques définies. Les techniques chirurgicales de reconstruction multi-ligamentaires sont complexes et variées. L’objectif est de reconstruire tous les ligaments rompus et incompétents. Pour cela on utilise des transplants ligamentaires. Nous pouvons utiliser une greffe au Tendon Rotulien (TR), au Demi-Tendineux/Droitinterne (DIDT), au Tendon Quadricipital (TQ), au Fascia-Lata (FL) ou une Allogreffe, il est même possible d’utiliser des transplants prélevés sur votre genou controlatéral sain non endommagé. De plus les éventuelles lésions méniscales ou cartilagineuses associées seront traitées dans le même temps si cela est nécessaire.
Quelles sont les suites post opératoires ?
La kinésithérapie est débutée d’emblée. La rééducation sera poursuivie plusieurs mois chez un kinésithérapeute ou en centre de rééducation. Le centre de rééducation est recommandé. A ce titre, nous avons mis en place une étroite collaboration avec le service de soins de suite réadaptation (SSR) « Le Clos Champirol » En fonction des lésions, la marche sera autorisée ou non. Une attelle d’immobilisation articulée sera à porter pendant 3 mois. La conduite automobile sera reprise après le feu vert de votre chirurgien. La reprise des activités professionnelles sera fonction du travail et des lésions (en général de 45 jours à 3 mois). Même si la ré-athlètisation est commencé à partir de 3 mois.
La reprise des pratiques sportives de façon autonome est tardive (1 an).
Qu’attendre de la chirurgie ?
Après un geste multi ligamentaire, une reprise de la vie quotidienne est largement possible. Le résultat
attendu est un genou stable et indolore avec une reprise des activités sportives. On peut reprendre
dans la grande majorité des cas son activité professionnelle et sportive. Cependant souvent devant ces
lésions ligamentaires complexes reconstruites il n’est pas retrouvé le même niveau sportif précédent
l’accident. La reprise du sport en compétitions ne peut pas être garantie. Et dans certains cas les plus
graves vous pouvez être contraint de modifier vos pratiques sportives.
L’objectif de cette chirurgie est aussi d’éviter l’usure prématurée de votre genou.
Quelles sont les principales complications ?
Lors du traumatisme initial, les deux complications majeurs pouvant survenir sont : la lésion de l’artère poplité (avec des risques d’amputation) et la lésion du nerf fibulaire commun (avec des risques de paralysie et de boiterie).
Il existe des complications chirurgicales: raideur de genou par défaut de rééducation, infection articulaire, thrombose veineuse profonde, un hématome, une algodystrophie, une lésion vasculaire ou nerveuse graves, …
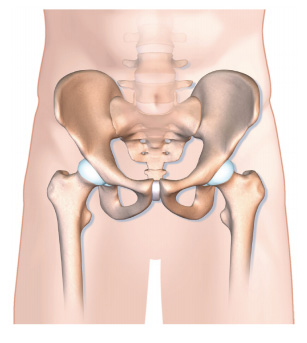
Pourquoi une chirurgie conservatrice est-elle intéressante ?
La dysplasie de hanche est un défaut architectural du développement de la hanche à type principalement de déformation de la cavité cotyloïdienne (dysplasie cotyloïdienne ou dysplasie acétabulaire).
La pression (poids par unité de surface) augmente car la surface de contact de la tête du fémur sur la cavité cotyloïdienne est diminuée.
Il s’en suit des douleurs habituellement situées dans l’aine.
Il s’agit d’une des principales causes d’arthrose de hanche (coxarthrose) prématurée.
Des signes peuvent être visibles sur la radiographie (kystes osseux) ou sur l’IRM ou sur un arthro-scanner (chondropathie ou atteinte du cartilage, déchirure du labrum…).

Dans quelles maladies intervient-on sur l'articulation fémoro-patellaire du genou ?
L’instabilité patellaire (encore appelée instabilité rotulienne), responsable de luxations ou de subluxations de la rotule, est une pathologie fréquente.
Cette pathologie touche plus fréquemment les femmes jeunes et on retrouve souvent des antécédents familiaux de troubles identiques.
Après avoir établi le diagnostic, il est indispensable de rechercher des facteurs morphologiques ou anatomiques prédisposant à ces luxations.
La prise en charge chirurgicale de la luxation rotulienne épisodique est réalisée « à la carte »: il est indispensable de corriger l’ensemble des facteurs favorisants cette luxation, qu’ils soient osseux ou tissulaires.
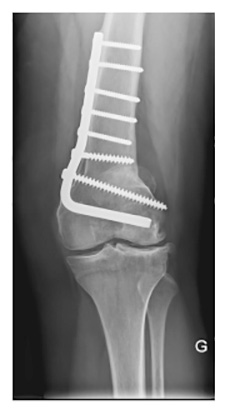
Dans quelles maladies réalise-t-on une ostéotomie du fémur ?
L’arthrose du genou entraîne une destruction progressive du cartilage articulaire du genou.
Cette usure peut être due à une déformation des membres inférieurs qui peuvent avoir la forme d’un «X» (genu-valgum), le poids à la marche se concentre sur la partie externe du genou et l’usure apparaît sur ce côté externe.
Cette déformation peut être congénitale (vous avez toujours été comme cela) ou acquise après une fracture par exemple.
Le deuxième facteur est génétique, et vous été transmis par vos parents: votre cartilage articulaire du genou va vieillir prématurément.
Il peut exister d’autres causes comme des séquelles de traumatismes ayant touché les os, les surfaces articulaires, le ménisque latéral qui a dû être enlevé quelques années auparavant et même les ligaments.
L’excès de poids, la pratique de sports intensifs sont des facteurs favorisants.
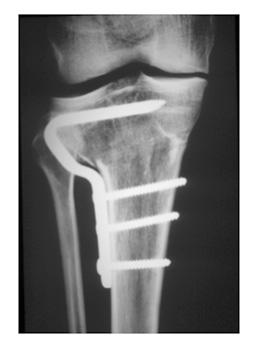
Dans quelles maladies réalise-t-on une ostéotomie du tibia ?
L’arthrose du genou entraîne une destruction progressive du cartilage articulaire du genou.
Cette usure peut être due à une déformation des membres inférieurs qui peuvent avoir la forme d’un «X» (genu-valgum), le poids à la marche se concentre sur la partie externe du genou et l’usure apparaît sur ce côté externe.
Cette déformation peut être congénitale (vous avez toujours été comme cela) ou acquise après une fracture par exemple.
Le deuxième facteur est génétique, et vous été transmis par vos parents: votre cartilage articulaire du genou va vieillir prématurément.
Il peut exister d’autres causes comme des séquelles de traumatismes ayant touché les os, les surfaces articulaires, le ménisque latéral qui a dû être enlevé quelques années auparavant et même les ligaments.
L’excès de poids, la pratique de sports intensifs sont des facteurs favorisants.
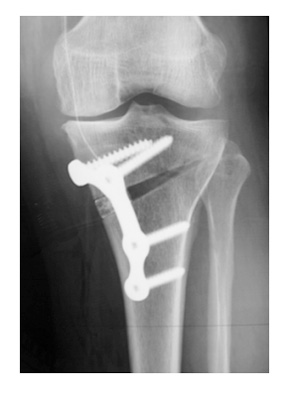
Dans quelles maladies réalise-t-on une ostéotomie du tibia ?
L’arthrose du genou entraîne une destruction progressive du cartilage articulaire du genou.
Cette usure peut être due à une déformation des membres inférieurs qui peuvent avoir la forme d’un «X» (genu-valgum), le poids à la marche se concentre sur la partie externe du genou et l’usure apparaît sur ce côté externe.
Cette déformation peut être congénitale (vous avez toujours été comme cela) ou acquise après une fracture par exemple.
Le deuxième facteur est génétique, et vous été transmis par vos parents: votre cartilage articulaire du genou va vieillir prématurément.
Il peut exister d’autres causes comme des séquelles de traumatismes ayant touché les os, les surfaces articulaires, le ménisque latéral qui a dû être enlevé quelques années auparavant et même les ligaments.
L’excès de poids, la pratique de sports intensifs sont des facteurs favorisants.